实战复盘 | 儿科肺炎、哮喘单病种负性指标的PDCA改进全记录(附数据抓取口径)
 你好!我是白衣狼。
你好!我是白衣狼。
这是我们深夜“质管夜话”的第87次闲聊。
昨天夜里,儿科主任老张给我发微信,发了一张他办公桌的照片——满桌子的病历,还有一杯只喝了一口的凉透了的咖啡。
他问我:“老白,这‘单病种’的指标是不是专门折腾我们临床的?我也知道要‘降本增效’,但最近流感这一波,肺炎、哮喘的孩子那么多,床位都转不动了,你那个系统里还天天给我报‘平均住院日(ALOS)’超标,‘抗生素使用强度’飘红。我这把老骨头,是真的啃不动了。”
我看着屏幕,心里也是五味杂陈。
我知道,对于很多临床兄弟来说,“质量管理”这四个字,往往意味着填不完的表、扣不完的分。
但今天,我想换个角度,不讲大道理,就聊聊怎么用最土、也最经典的PDCA工具,去解决儿科“肺炎”和“哮喘”这两个最让人头疼的单病种指标问题。
咱们不谈应付检查,只谈怎么让你和你的科室,在这个寒冬里稍微“轻松”一点点。
别只盯着红灯看,要看灯背后的路
在《xxxx人民医院单病种质量管理工作实施方案》里,儿科的社区获得性肺炎(CAP)和哮喘是重点监测对象。
如果你只把这些当成枯燥的数字,那你永远是被动的。
我们来看两个典型的“负性指标”(就是我们希望能降下来的指标):
-
肺炎(儿童)的平均住院日(ALOS):住得越久,床位周转越慢,还要面临医保DRG亏损的风险。
-
哮喘(儿童)的全身糖皮质激素泛用率:这是个过程质量指标,如果不仅病情严重程度评估就直接上激素,这就是过度治疗,是质控的大忌。
怎么破局?别急,**戴明环(PDCA)**其实是一个特别好用的“手术刀”。
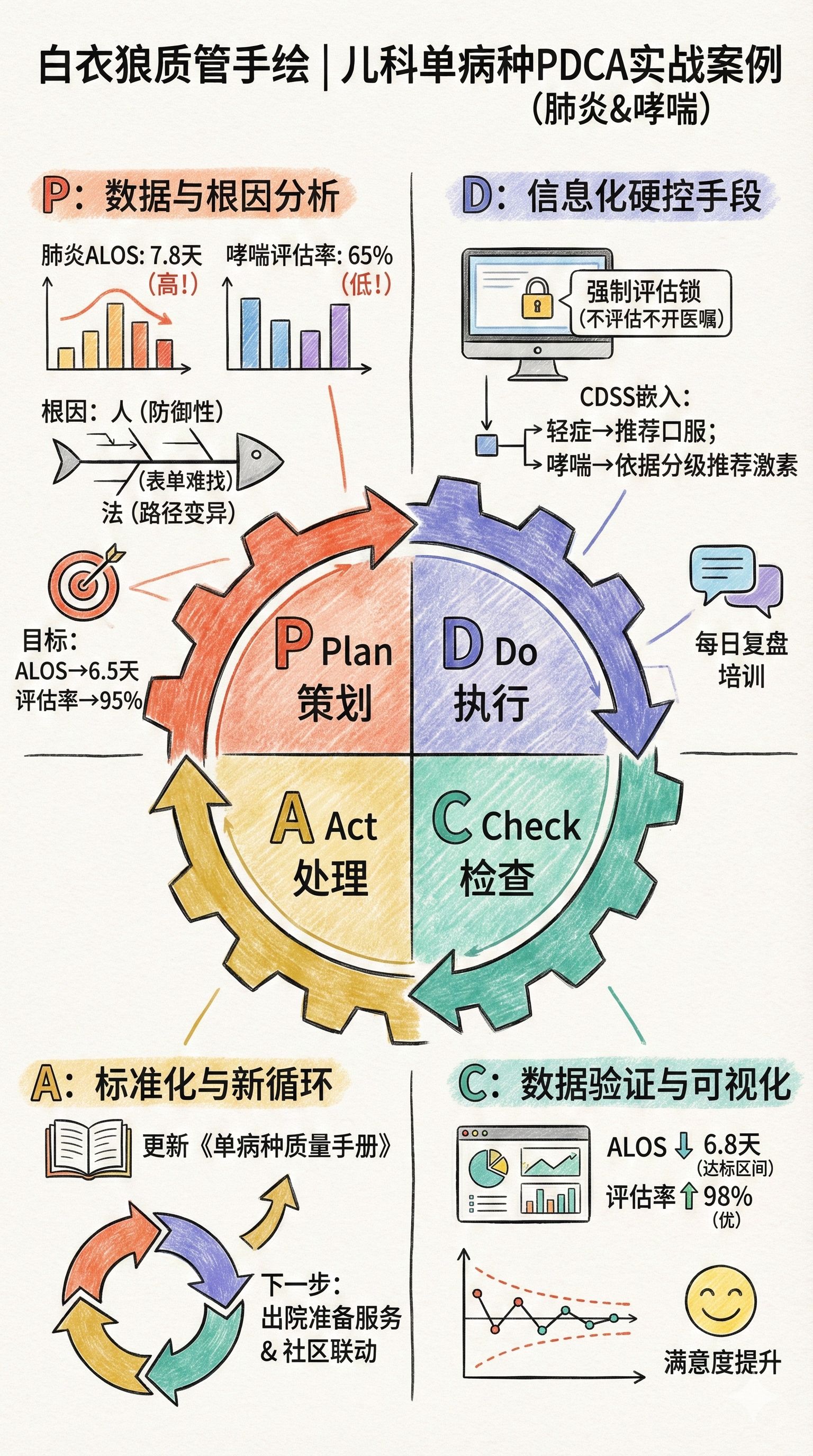 ## 第一阶段:P (Plan) —— 别拍脑袋,要看数据
## 第一阶段:P (Plan) —— 别拍脑袋,要看数据
很多科室整改就是“开会骂人,罚款扣钱”。这没用。
- 现状分析(找痛点):
我们调取了医院HIS系统中最近3个月的儿科数据(这里要感谢信息科兄弟做的ETL抓取),发现:
-
儿童肺炎的ALOS平均是7.8天,比省内标杆值高了整整1.5天。
-
儿童哮喘患儿中,入院24小时内完成“严重程度分级评估”的比例只有65%。
- 根因分析(鱼骨图伺候):
我和老张坐在那儿,对着那堆病历搞了一次复盘(Root Cause Analysis)。
-
人(Man): 并不是医生想多开药,而是低年资医生怕出事,习惯性“防御性医疗”,不管轻重先挂上水再说。
-
机(Machine): 电子病历(EMR)里,肺炎的“严重程度评分(如PSI/CURB-65儿童版)”藏在三级菜单里,太难找了!
-
法(Method): 临床路径(Clinical Pathway)虽然有,但经常被“变异”掉,入径率看着高,实际执行是两张皮。
- 设定目标(SMART原则):
咱们不搞假大空。
-
目标1: 儿童肺炎平均住院日从7.8天降到6.5天。
-
目标2: 哮喘患儿入院24小时严重程度评估率提升至95%以上。
第二阶段:D (Do) —— 别靠自觉,要靠“硬控”
这是最关键的一步。记住白衣狼的一句话:凡是依赖医生“自觉”和“记忆力”的质量管理,最后都会失败。 必须上手段,上信息化手段。
- 流程改造(信息化硬约束):
我们找了软件厂商,做了一个小小的改动:
-
强制评估锁: 医生在开立“肺炎”或“哮喘”的长期医嘱前,系统自动弹窗**“严重程度评估表”**。
-
如果不勾选评估(轻度/中度/重度),医嘱开不出来。
-
这叫“把正确的事情变得容易,把错误的事情变得困难”。
-
- 临床路径嵌入(CDSS):
结合我们刚发布的《2024年各科室可新增及拟新增临床路径目录》,我们将路径节点直接做到医嘱套餐里。
-
轻度肺炎: 系统自动推荐口服抗生素或观察,限制静脉输液的使用权限。
-
哮喘: 根据你的评估结果(如C-ACT评分),自动推荐是否使用全身激素。如果轻度患者医生非要开全身激素,系统会强制要求填写“用药理由”,否则无法提交。
- 培训与沟通:
老张利用早交班时间,每天讲一个“因为评估不到位导致过度治疗”的案例。不是批评,是复盘。
第三阶段:C (Check) —— 拿数据说话
三个月后,我们再看那张红红绿绿的BI仪表盘。
-
数据核查:
-
儿童肺炎ALOS: 下降到了6.8天(虽然离6.5还有差距,但已经在DRG盈利区间了)。
-
哮喘评估率: 飙升到了98%(因为不评系统不让过嘛,哈哈)。
-
意外收获: 药占比下来了,家长的满意度反而上去了,因为不用天天扎针了。
-
-
可视化展示:
我们画了一张控制图(Control Chart),很明显看到变异系数在缩小,说明诊疗过程越来越标准化了。
第四阶段:A (Act) —— 把经验变成制度
好了,这波流感扛过去了,经验不能丢。
- 标准化:
我们将这次的经验写进了《医院单病种质量管理工作实施方案》的附件里,更新了儿科的单病种质量手册。
- 持续改进:
剩下的那0.3天住院日怎么降?老张说,下一步要搞“出院准备服务”,让社区社康(Community Health Service)接住康复期的孩子。你看,新的PDCA循环又开始了。
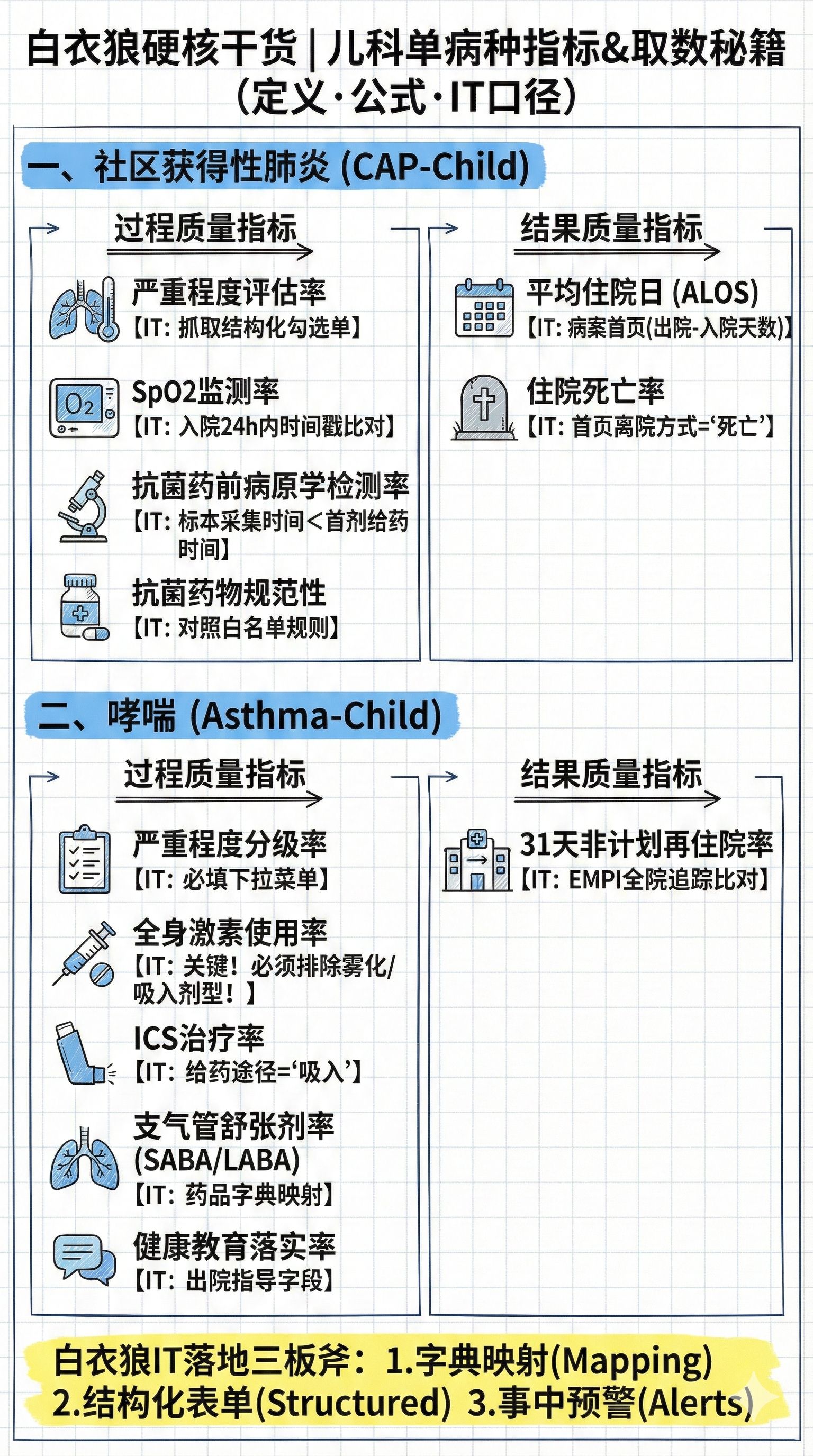
附:硬核干货 | 儿科两大单病种指标全解与数据抓取口径(建议收藏给信息科)
兄弟们,既然要搞PDCA,数据源头必须清清楚楚。 很多时候临床说“我做了”,质控说“没看到”,就是因为**取数口径(ETL Logic)**没对齐。
为了避免扯皮,老白把**社区获得性肺炎(儿童,住院)和哮喘(儿童,住院)**的全套指标定义、公式和系统抓取逻辑都列出来了。
注意: 公式中所有“同期”均指统计周期内(如月度、季度)。
 ---
---
一、 社区获得性肺炎(儿童,住院)
代码:CAP-Child 适用对象: 年龄 < 14岁,第一诊断ICD-10编码为 J13-J18 的出院患儿。
1. 过程质量指标(Process Indicators)
指标1:病情严重程度评估率
-
定义: 住院24小时内,在病历中完成病情严重程度评估(如WHO儿童肺炎严重度评估、PSI评分儿童版等)的患儿比例。
-
计算公式:
评估率 = (住院24小时内有严重程度评估记录的患儿数 / 同期CAP出院患儿总数) * 100% -
【IT抓取逻辑】:
-
分母: 主诊断 J13-J18 且年龄<14岁。
-
分子: 检索电子病历(EMR)中的“入院记录”或专门的“肺炎评估表单”。
-
抓取字段: 需抓取表单中的关键字段(如“无气促/有气促”、“无三凹征/有三凹征”、“轻度/重度”勾选项)。
-
避坑指南: 只有纯文本病程记录是不够的,建议做成结构化打勾的表单,否则NLP(自然语言处理)很难抓准。
-
指标2:氧合评估率(SpO2监测)
-
定义: 入院24小时内完成血氧饱和度(SpO2)测量的比例。
-
计算公式:
测量率 = (住院24小时内有SpO2测量记录的患儿数 / 同期CAP出院患儿总数) * 100% -
【IT抓取逻辑】:
-
分子: 检索护理记录单(Vital Signs Sheet)中的SpO2字段,且时间戳在
入院时间至入院时间+24h之间。 -
阈值: 如果SpO2 < 92%,系统应自动触发“低氧血症”预警。
-
指标3:抗菌药物使用前病原学检测率
-
定义: 在首次使用抗菌药物前,已采集标本进行病原学检查(如血培养、痰培养、呼吸道病毒抗原/核酸检测、支原体/衣原体检测等)的比例。
-
计算公式:
检测率 = (首次抗菌药物使用前采集标本的患儿数 / 同期使用抗菌药物的CAP出院患儿数) * 100% -
【IT抓取逻辑】:
-
比对时间戳: 抓取检验系统(LIS)中相关项目的
标本采集时间(Time_Specimen) 和医嘱系统(HIS)中第一剂抗菌药物的执行时间(Time_Antibiotic)。 -
判定: 若
Time_Specimen < Time_Antibiotic,则分子+1。 -
难点: 很多医院只抓取了“开单时间”,这不准确,必须抓取“护士执行采集”的时间。
-
指标4:抗菌药物治疗规范性(经验性治疗)
-
定义: 起始抗菌药物选择符合临床指南(如《儿童社区获得性肺炎管理指南》)的比例。
-
计算公式:
符合率 = (起始抗菌药物选择符合指南的患儿数 / 同期使用抗菌药物的CAP出院患儿数) * 100% -
【IT抓取逻辑】:
-
需要建立一个“白名单库”。例如:轻度细菌性肺炎首选“阿莫西林”或“阿莫西林克拉维酸钾”;支原体肺炎首选“阿奇霉素”。
-
如果系统检测到第一剂用了“头孢他啶”(三代头孢)且无重症依据,则标记为“不符合”。
-
2. 结果质量指标(Outcome Indicators)
指标5:平均住院日 (ALOS)
-
计算公式:
平均住院日 = (同期CAP出院患儿总床日数 / 同期CAP出院患儿总数) -
【IT抓取逻辑】:
- 总床日数: 累加所有患儿的
(出院日期 - 入院日期)。注意:日间病房或<24小时出院的通常按1天计算或剔除(视具体规定)。
- 总床日数: 累加所有患儿的
指标6:住院死亡率
-
计算公式:
死亡率 = (同期CAP住院死亡患儿数 / 同期CAP出院患儿总数) * 100% -
【IT抓取逻辑】:
- 抓取病案首页
离院方式字段,值为“死亡”的病例。
- 抓取病案首页
二、 哮喘(儿童,住院)
代码:Asthma-Child 适用对象: 年龄 < 14岁,第一诊断ICD-10编码为 J45-J46 的出院患儿。
1. 过程质量指标(Process Indicators)
指标1:严重程度分级评估率
-
定义: 住院期间完成哮喘急性发作严重程度分级评估(轻度/中度/重度/危重度)的比例。
-
计算公式:
评估率 = (有严重程度分级记录的患儿数 / 同期哮喘出院患儿总数) * 100% -
【IT抓取逻辑】:
- 同肺炎,必须强制医生填写电子表单中的“严重程度”下拉菜单,否则无法提交病历。
指标2:全身糖皮质激素使用率
-
定义: 住院期间使用全身性(静脉或口服)糖皮质激素的比例。
-
计算公式:
使用率 = (使用全身糖皮质激素的患儿数 / 同期哮喘出院患儿总数) * 100% -
【IT抓取逻辑】:
-
药品字典过滤: 抓取医嘱中含有“甲泼尼龙”、“地塞米松”、“氢化可的松”、“泼尼松”等关键词的记录。
-
剂型过滤: 关键点! 必须排除“吸入剂型”(如布地奈德混悬液用于雾化),只统计“注射剂”和“口服剂”。如果把雾化激素也算进去,这个指标就爆表了,那就是冤假错案。
-
指标3:吸入性糖皮质激素(ICS)治疗率
-
定义: 出院时带药或住院期间使用吸入性糖皮质激素作为长期控制药物的比例。
-
计算公式:
ICS治疗率 = (医嘱包含ICS药物的患儿数 / 同期哮喘出院患儿总数) * 100% -
【IT抓取逻辑】:
- 检索药名中包含“布地奈德”、“丙酸氟替卡松”等,且给药途径为“吸入”或“雾化”的记录。
指标4:支气管舒张剂(SABA/LABA)使用率
-
定义:
-
SABA(短效): 如沙丁胺醇、特布他林(通常用于急性缓解)。
-
LABA(长效): 如沙美特罗、福莫特罗(通常用于联合治疗)。
-
-
【IT抓取逻辑】:
-
分别建立SABA和LABA的药品目录,检索医嘱表。
-
注意: 很多复方制剂(如“沙美特罗替卡松粉吸入剂”)既包含LABA也包含ICS,抓取时要同时计入两个指标的分子。
-
指标5:出院健康教育落实率(含吸入装置使用培训)
-
定义: 病历中有对患儿/家长进行哮喘管理计划、吸入装置使用培训记录的比例。
-
计算公式:
落实率 = (有健康教育记录的患儿数 / 同期哮喘出院患儿总数) * 100% -
【IT抓取逻辑】:
- 抓取护理记录单或出院小结中的“出院指导”字段。如果能做成“已培训吸入方法”的勾选项最好。
2. 结果质量指标(Outcome Indicators)
指标6:非计划再住院率(31天内)
-
定义: 出院后31天内因同一疾病(哮喘)再次非计划住院的比例。
-
计算公式:
再住院率 = (出院后31天内因哮喘再住院人数 / 同期哮喘出院患儿总数) * 100% -
【IT抓取逻辑】:
- 利用
患者主索引(EMPI)或身份证号,在全院历史数据中检索该患者本次出院时间后31天内是否有主诊断为J45-J46的再次入院记录。
- 利用
白衣狼的“IT落地”心里话
各位质管同仁,如果你把这套东西扔给信息科,他们大概率会骂娘。 为了推进落地,建议你们做三件事:
-
做字典映射: 别让程序员去猜哪些药是SABA,哪些是LABA。由药剂科牵头,把HIS里所有的药品ID和这些指标一一对应,做成一张映射表(Mapping Table)给信息科。
-
改结构化表单: 凡是涉及“评估”的(如严重程度、健康教育),千万别指望抓取医生写的作文。必须在电子病历里做成必填的下拉菜单或勾选框。医生勾一下只需要1秒,但后续的数据质量是天壤之别。
-
上预警插件: 别等出院了再算指标。最好在医生开医嘱的时候,如果没有做评估,系统就弹窗提醒。“事中控制”永远优于“事后通报”。
写在最后
医院质量管理,真的不是在办公室里吹空调、画表格。
它是像老张那样,在深夜里对着一堆数据发愁;是像信息科小王那样,为了一个弹窗逻辑改代码改到头秃;也是像你我这样,试图在冰冷的KPI和温热的患者之间,找到那条最窄的平衡木。
PDCA不是紧箍咒,它是我们手中的金箍棒。
哪怕只能把住院日缩短0.1天,哪怕只能让一个孩子少挨一针抗生素,我们的工作,就是有价值的。
天冷了,各位同行,多保重。
这里是白衣狼,一个懂点数据、懂点管理、更懂你的医院质量人。
如果你觉得这篇文章对你有启发,请点赞、在看、转发,这对我真的很重要。
也欢迎在评论区留言,告诉我你们科室最头疼的那个“指标”是什么?我们一起出出主意。
🔽 关注微信公众号[医质管], 随时和白衣狼聊医疗质量