那张患者没想买的“返程票”:聊聊让院长失眠的两个指标
深夜十一点,质管办的灯还亮着。
对着屏幕上跳动的BI看板,我喝了口已经凉透的枸杞水。手边的《广东省三级医院评审标准(2025年版)实施细则(征求意见稿)》已经被我翻起了毛边。作为一个在临床摸爬滚打多年,如今坐在质管办位置上的“白衣狼”,每当看到那几条红线波动,我的心率就像刚才那个室上速的病人一样,突突直跳。
今晚不聊大道理,咱们聊聊两个让所有医生如鲠在喉,让管理者夜不能寐的指标:
1. 住院患者出院后31天内非预期再住院率
2. 手术患者术后48小时/31天内非预期重返手术室再次手术率
这两个指标,在质管圈里,我们私下叫它——“回旋镖”。
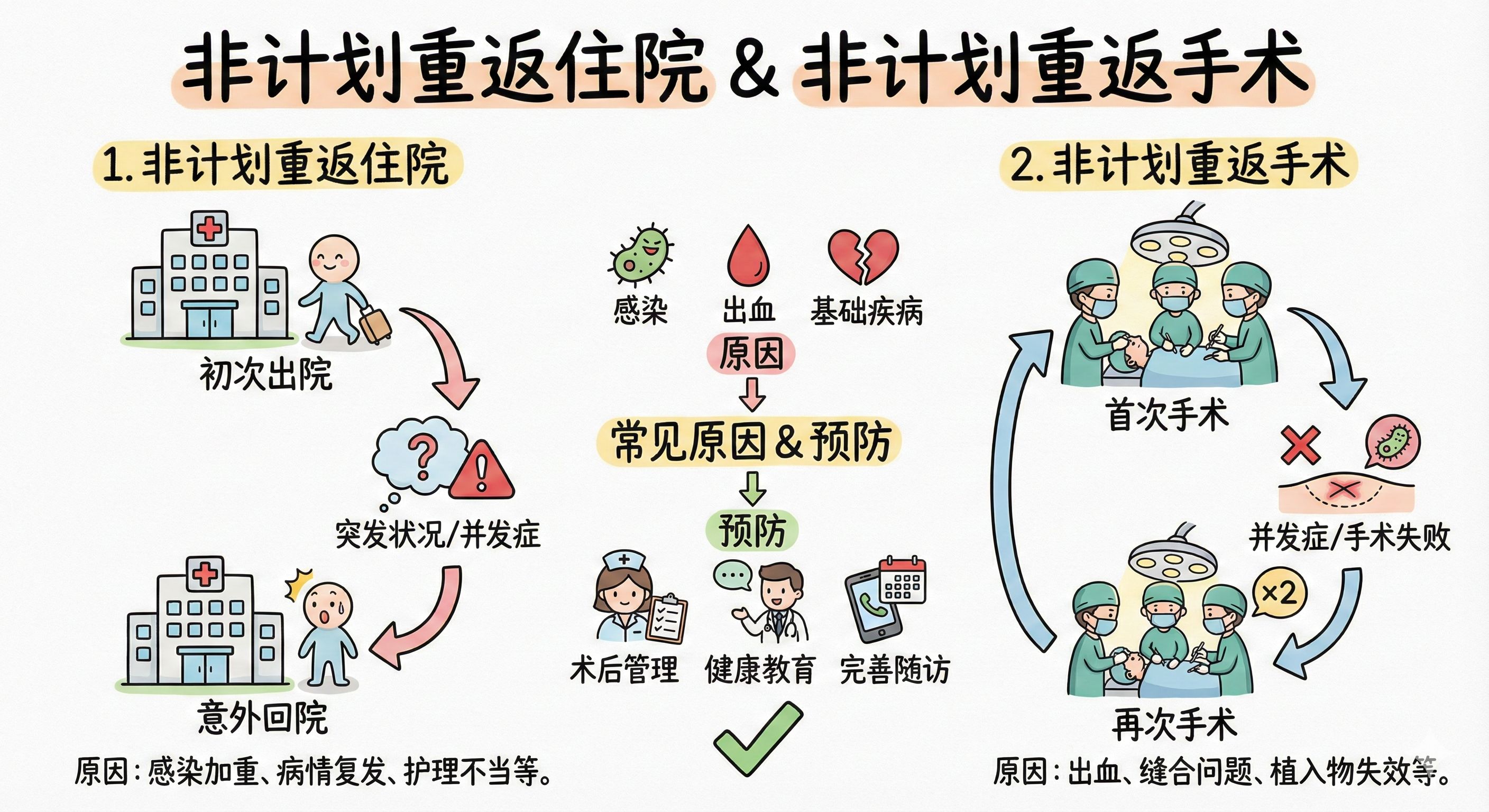
01 这里的“非预期”,是真意外还是假糊涂?
前两天,一位外科主任冲进我办公室,拍着桌子跟我急:“老白,这个病人是回来做二期缝合的,怎么能算‘非预期重返’?你这数据抓取是不是有问题?”
我给他倒了杯茶,调出病历:“主任,咱们看着彼此的眼睛说话。首次手术记录里写了‘拟行二期缝合’吗?没有。病程里提到了吗?没有。病人是因为伤口渗液控制不住才回来的。这就是非预期。”
主任不说话了,点了根烟(我假装没看见),叹了口气:“那时候想拼一把,觉得能长好。”
这就是痛点。
很多时候,我们的“非预期”,其实是侥幸心理的崩塌。在2025版的新评审标准里,这些指标不再是冷冰冰的数字,它们是医疗质量的“听诊器”。
如果一个科室的**“非预期再住院率”**高,往往意味着什么?
-
可能是为了降低平均住院日(ALOS),在患者还没达标时就匆忙赶人;
-
可能是出院指导做得像走过场,病人回家连药怎么吃都不知道;
-
更糟糕的,可能是并发症在出院时已经被掩盖,但没被解决。
02 DRG时代的双重暴击
以前,病人回来再住一次院,医院或许还能再收一次费(虽然这很不道德)。
但在DRG/DIP支付改革的当下,这简直是灾难。
根据医保局的逻辑,如果是同一个主要诊断在31天内因非预期原因再入院,很可能被判定为“分解住院”或者“无效医疗”,不仅第二笔钱拿不到,第一笔钱还要被倒扣,甚至面临巨额罚款。
“质量与成本,在这一刻达成了惊人的一致。做不好质量,你连底裤都要赔光。”
这就逼着我们必须从**“治好出院”转变为“治愈且稳固”**。我们不能只看病人走出医院大门的那一刻,还要看他回家后这31天过得好不好。
03 瑞士奶酪上的那些洞
说到**“非预期重返手术室”**,这绝对是外科医生的噩梦。谁愿意二进宫?那是对技术自信的羞辱。
但作为质管人,我看到的不是羞辱,而是系统性失效。
用经典的**瑞士奶酪模型(Reason Model)**来看:
-
术前评估是不是漏了凝血功能的微小异常?(第一层防御失效)
-
术中操作是不是为了赶台风稍微粗糙了一点?(第二层防御失效)
-
术后观察是不是把引流管的异常当成了正常渗出?(第三层防御失效)
当光线穿过所有这些漏洞,悲剧就发生了。病人被重新推回冰冷的手术台。
我们做根本原因分析(RCA)时,常常发现,真凶不是某一把手术刀,而是流程中的“习以为常”。
04 别把指标做成“遮羞布”
我知道,有些同行为了数据好看,会动“歪脑筋”。
-
病人术后出血?在ICU床旁缝一下吧,别去手术室了,免得被系统抓取到“重返”。
-
病人出院后发烧?让他去挂急诊留观,别办住院,只要不生成住院号,就不算“再入院”。
作为在这个行业浸淫了15年的老兵,我想说:别骗自己了。
**掩盖数据的代价,是丧失改进的机会。**你在床旁缝合,感染风险是不是比手术室大?你在急诊留观,治疗的连续性能不能保证?
我们从临床转做管理,不是为了做一张漂亮的Excel表格给评审专家看。我们是为了让那些躺在病床上的生命,不要因为系统的疏忽而多受一次罪。
05 写在最后:一点真心话
最近我常跟科主任们说:“拥抱这些丑陋的数据吧。”
当我们在BI大屏上看到某个月“非预期重返率”飙红时,不要急着罚款,也不要急着甩锅。坐下来,复盘每一个病例。
是因为使用了新的器械?是因为团队配合生疏?还是因为患者本身的高龄复杂性?
每一次“非预期”,都是医院管理系统发出的求救信号。
我们做质量管理,就是要在悬崖边上装栏杆,而不是在崖底开救护车。虽然这话说烂了,但理是这个理。
我是白衣狼,一个依然相信**“数据有温度,管理有善意”**的医院质管人。
通过信息化手段抓取“非计划再手术”指标,是目前医院质量管理(HRP/EMR系统)中的难点。难点不在于抓取“再手术”,而在于如何通过算法识别**“非计划”**。
单纯依靠人工上报通常会导致大量漏报,因此最有效的策略是**“机器初筛(抓取疑似) + 人工复核(排除计划)”,或者“强制流程卡控”**。
以下是实现这一目标的四种主要信息化路径,按准确度和实施难度排序:
路径一:基于“时间+事件”的初筛算法(最基础)
这是目前大多数医院信息科采用的通用逻辑,用于从海量数据中捞出“分母”和“疑似分子”。
核心逻辑(SQL查询思路):
在数据库中寻找同时满足以下条件的记录:
-
唯一标识: 同一个患者(PatientID)+ 同一次住院(AdmissionID)。
-
事件计数: 手术麻醉系统或医嘱系统中,存在 条手术记录。
-
时间间隔:
-
手术B的时间 - 手术A的时间 。
-
通常设定间隔需 小时(排除因手术室调度导致的同一天连续手术,或者术中冰冻切片后的等待)。
- 地点约束: 均在手术室(排除病房换药室操作)。
结果: 这会抓取出所有再手术(包括计划性和非计划性),作为待审核队列。
路径二:基于“关键词与编码”的智能过滤(进阶)
在路径一的基础上,利用文本检索(正则表达式)对第二次手术的名称进行语义分析,以提高命中率。
- 正向抓取(大概率是非计划):
检索第二次手术名称中是否包含暗示并发症处理的关键词:
-
动作类:
清除、缝合、修补、止血、引流、探查、取出。 -
病因类:
血肿、出血、吻合口瘘、裂开、感染、脓肿、异物。 -
例子: “剖腹探查止血术”、“清创缝合术”、“腹壁切口裂开减张缝合”。
- 负向剔除(大概率是计划性):
建立“白名单”库,如果第二次手术名称包含以下词汇,自动标记为“计划性再手术”并剔除:
- 分期手术类:
二期、扩张器取出、造口还纳、外固定架拆除、内固定取出、植皮(如果是烧伤科分期)。
路径三:嵌入式强制填报(最准确,管理手段)
这是目前公认数据质量最高的方法。不是事后去捞数据,而是在医生开立第二次手术申请单时进行拦截。
实施方案:
-
触发条件: 医生在HIS/手术系统中为同一患者开立本次住院的第二张手术申请单。
-
强制弹窗: 系统自动检测到这是第二次手术,弹窗询问医生:
-
“系统检测到该患者本次住院已进行过手术,请确认本次手术性质:”
-
⚪ 计划性分期手术(需选择具体原因,如二期缝合、取内固定等)。
-
⚪ 非计划再手术(需选择原因,如术后出血、感染等)。
- 后果关联: 如果选了“非计划”,系统自动将该案例推送到质管科后台;如果选了“计划性”,则进入普通流程。
优点: 责任落实到临床医生,数据实时且准确。
缺点: 医生可能会为了逃避考核而故意勾选“计划性”(需要配合事后抽查)。
路径四:基于电子病历的NLP(自然语言处理,前沿)
如果医院具备大数据中心或高级EMR系统,可以挖掘非结构化数据。
-
病程记录分析: 抓取两次手术之间的病程记录,寻找诸如“突发”、“剧烈腹痛”、“引流出鲜血”、“家属沟通再次手术”等高风险语义。
-
病案首页校验: 检查出院病案首页的**“是否有出院31天内再住院计划”字段,以及ICD-9-CM-3手术编码**。如果主手术编码是并发症处理代码(如99.XX等),则标记为非计划。
总结:推荐的实施路线图
建议分三步走:
| 步骤 | 方法 | 目的 | IT实现难度 |
|---|---|---|---|
| Step 1 | 全量抓取 | 建立“同次住院多次手术”报表,人工核对。 | ⭐ (低) |
| Step 2 | 手术申请单改造 | 在医生端增加“非计划”必填项,源头治理。 | ⭐⭐ (中) |
| Step 3 | 关键词规则库 | 利用历史数据训练关键词库,自动剔除明显的计划性手术(如造口还纳),减轻人工审核工作量。 | ⭐⭐⭐ (高) |
您可以这样推进下一步:
如果您需要,我可以为您列出一份**“非计划再手术高频关键词库(包含正向和负向)”**,您可以直接把这个列表发给你们的信息科工程师,让他们写进SQL筛选规则里。需要吗?
如果你也在为这些指标头秃,欢迎在评论区留言,我们抱团取暖。
“整理不易,如果觉得有帮助,请点个**【赞】和【在看】**,这对我非常重要。”