病历:不只是记录,更是医疗安全的“命门”—— 2025版核心制度与病案质控深度解读
病历:不只是记录,更是医疗安全的“命门”—— 2025版核心制度与病案质控深度解读
导语:
在医生的职业生涯中,病历,这个看似“文书工作”的环节,却承载着无与伦比的重要性。它不仅是患者诊疗过程的真实记录,更是法律证据、教学资料、科研基石,乃至医院管理质量的晴雨表。
国家卫健委《医疗质量安全核心制度要点释义(第二版)》对病历管理提出了更严格的要求。本文将带您深入解析病历管理的法律红线、临床实操细节,以及2025年最新质控指标下的信息化监管策略。

一、 卫健委“核心释义”:病历的法律与规范边界
病历管理制度是所有医疗核心制度的基石。它的规范性,直接关乎医疗的合法性、安全性与连续性。
1. 真实、完整、及时、准确:病历书写的八字真言
释义: 病历书写必须客观、真实、准确、及时、完整、规范。
深度解读:
-
真实性(客观)
:不能臆测、不能虚构、不能美化。例如,病人描述“头晕”,不能写成“意识清楚,精神可”,而是应记录患者主诉“头晕”。
-
完整性
:该有的内容不能少。入院记录、病程记录、医嘱、各种知情同意书、化验检查报告等,环环相扣。
-
及时性(时间是金)
:
-
入院记录:患者入院后 24 小时内完成。
-
首次病程记录:患者入院后 8 小时内完成。
-
急诊留观:在急诊留观期间的病情记录应至少每小时一次。
-
手术记录:手术结束后 24 小时内完成。
-
抢救记录:抢救结束后 6 小时内补记。
-
准确性(数据说话)
:体温、血压、脉搏、呼吸等生命体征必须准确记录,不能凭空想象。
⛔️ 风险警示:这些操作都是“大忌”!
-
涂改、伪造病历:
刑事责任!
-
遗失、擅自涂改检验报告单:
严重违规。
-
未按规定时限书写病历:
质控通报,甚至导致医患纠纷时因病历缺陷败诉。
-
使用非本院医生签名:
非法执业,医院与医生均受罚。
2. 病历保管:安全与隐私并重
释义: 门(急)诊病历保存时间不得少于15年,住院病历保存时间不得少于30年。
深度解读:
-
实体病历:
纸质病历需安全归档,防潮、防虫、防火、防盗。
-
电子病历:
需要建立完善的数据库备份、容灾机制,防止数据丢失或篡改。
-
查阅权限:
严格按照《医疗机构病历管理规定》执行,限制病历查阅、复制的范围和程序,保护患者隐私。
二、 临床实操指南:如何书写一份“无懈可击”的病历?
病历书写是医生的基本功,也是自我保护的有效手段。以下是核心要点:
’ fill=‘%23FFFFFF’><rect x=‘249’ y=‘126’ width=‘1’ height='1’%3E%3C/rect%3E%3C/g%3E%3C/g%3E%3C/svg%3E)
1. 规范使用电子病历模板与术语
告别“自由发挥”: 电子病历系统通常会有标准模板。严格遵循模板填写,避免漏项。对于专业术语,尽量使用国际或国内公认的医学术语和缩写,避免歧义。
【电子病历中的“小技巧”】
* 症状描述: 尽可能引用患者原话, 并适当总结,如“患者诉:‘肚子疼得像刀绞’”, “刀绞样腹痛”。
* 体格检查: 避免使用“大致正常”等模糊表述,要写具体发现。如“心肺未闻及异常”优于“心肺正常”。
* “双向验证”: 使用模板自动生成的内容,务必仔细核对。系统再智能,也可能在特定语境下出错。
2. 医患沟通的“病历痕迹”
有沟通,必有记录: 告知患者病情、预后、治疗方案、风险、费用等,并取得同意,都必须在病历中体现。
-
知情同意书:
确保患者或家属在清醒、知情、自愿的情况下签署。
-
拒绝治疗记录:
如果患者拒绝某种治疗,必须详细记录沟通过程、医生建议、拒绝理由,并让患者或家属签字。
3. 抢救记录的“黄金6小时”
抢救,先救人,后补记: 抢救记录允许在抢救结束后6小时内补记。但补记时必须注明“抢救记录补记”字样,并写明补记时间。这6小时是法律允许的宽限期,不是“随便写写”的理由。
一、 从“写了”到“写好”:关键医疗行为的记录规范
很多医生习惯于做“复制粘贴”的搬运工,把化验单结果贴进病程记录就完事了。这是大忌! 质控检查重点在于你对结果的分析、判断和处置。
1. 重要检查、检验结果:拒绝“只贴不析”
要求: 对于异常结果、危急值、影像学阳性发现,病程记录中必须有分析。
❌ 错误示范(流水账)“今日查血常规:WBC 18×10^9/L,N 85%。胸部CT示右肺斑片影。继续抗感染治疗。”
✅ 正确示范(有思维)“今日复查血常规示WBC及中性粒细胞较入院时明显升高,结合患者仍有高热、胸部CT提示右肺病灶范围扩大,考虑原抗感染方案覆盖不全或耐药。拟升级抗生素…”
2. 抗菌药物与抗肿瘤药物:用药要有“理由”
要求: 使用限制级/特殊级抗菌药物、抗肿瘤化疗药物时,必须在病程中记录指征、选药依据、疗效评估。
-
使用前:
记录感染/肿瘤指征(如发热、影像学进展、病理结果),为何选择该方案(指南推荐、药敏结果)。
-
调整时:
为什么要换药?(治疗失败?副作用?降阶梯?)。
-
停药时:
停药依据是什么?
3. 输血管理:闭环记录“三部曲”
输血是高风险行为,病历记录必须形成闭环,缺一不可:
-
输血前评估:
必须记录输血指征(如Hb 58g/L,伴头晕心慌),并签署知情同意书。
-
输血过程:
护士记录生命体征,医生需关注有无不良反应。
-
输血后评价:
输血后24小时内,必须有输血后疗效评价记录(如:复查Hb升至75g/L,患者头晕症状缓解)。
二、 临床思维的载体:让病历有“深度”
一份高质量的病历,应该能让同行读完后,明白你的诊断是怎么来的,为什么排除了其他病,下一步打算怎么办。
1. 诊断依据:不是抄书,是“量身定制”
不要把教科书上的症状复制过来。要结合患者的具体阳性症状、体征和关键辅助检查来写。
例如:“依据患者老年男性,突发右侧肢体无力2小时(病史),查体右侧巴氏征阳性(体征),头颅CT排除脑出血(影像),诊断为急性脑梗死。”
2. 鉴别诊断:体现水平的关键
不要写“与XX病相鉴别”然后就没了。要写**“为什么像”以及“为什么不是”**。
例如:“本患需与脑出血鉴别,二者均有神经功能缺损,但头颅CT未见高密度影,故排除。”
3. 病例讨论:拒绝“一致通过”
疑难、危重、死亡病例讨论,重点在于**“讨论的过程”**。
-
记录不同意见:
上级医师是如何分析的?大家的争议点在哪里?
-
最终决策逻辑:
为什么最后采纳了A方案而不是B方案?
-
详细程度:
记录内容应详实深入,切忌只有一句“全科讨论同意目前治疗方案”。
三、 职能部门监管与信息化(2025监测指标+病案质控)
在电子病历和DRG/DIP支付背景下,病历质量直接影响医疗费用结算、医院等级评审和医疗安全。职能部门(医务部、质控科、病案室)正通过信息化手段,实现从“事后审查”向“事前预警、事中干预”的转变。
1. 核心制度监测指标(2025年版)
📊 指标一:病历书写及时率
定义: 符合规定时限要求的病历书写量 / 应书写病历总量。
信息化手段: EMR系统自动监测。系统自动抓取“入院记录”、“首次病程记录”、“手术记录”等文书的创建时间,并与患者的“入院时间”、“手术结束时间”进行比对。
应用: 若超时,系统将自动锁定医嘱、禁止提交,或向科主任发送质控预警。
📊 指标二:病历完整率
定义: 各类文书及必备项目齐全的病历数 / 应审核病历总数。
信息化手段: EMR结构化病历模板 + AI质控引擎。系统会强制医生填写关键字段,并利用自然语言处理(NLP)技术自动审核病历内容是否符合规范(例如:是否包含知情同意,是否缺失手术记录)。
2. 病案专业质控指标(DRG/DIP导向)
这些指标直接影响医院的医保结算,也是病案室和质控科关注的重点。
📈 指标三:病案首页主要诊断与主要手术编码准确率
定义: 编码正确的病案首页数 / 总病案首页数。
信息化手段: CDSS(临床决策支持系统)+ AI编码辅助。医生在书写病历时,系统会实时提示可能的诊断和手术编码,甚至在医生输入关键词后,自动推荐规范编码,大幅提高准确率。
重要性: 这是DRG/DIP支付的基石。编码错误可能导致医院的结算额度大幅降低,直接影响科室和医生的绩效。
📈 指标四:病历质量综合评分(大数据)
定义: 基于病历完整性、及时性、逻辑性、缺陷率等进行多维度评分。
信息化手段: 大数据质控平台 + 缺陷挖掘。系统通过分析海量病历,自动识别高频缺陷(如:签名缺失、诊断模糊、用药不规范),生成缺陷清单,辅助人工质控。
📊 3:医疗行为与记录符合率
定义: 实施了特定医疗行为(医嘱),且在病程记录中有对应分析记录的比例。
数据获取(信息化监管):
-
触发点:
医生开立“万古霉素”(特殊级抗生素)医嘱。
-
系统抓取:
质控系统自动扫描该医嘱开立前后24小时内的病程记录。
-
语义分析:
检索关键词(如“革兰氏阳性球菌”、“耐药”、“培养结果”)。若未检索到,系统自动判定为**“记录缺失”**并扣分。
📈 4:重要检查检验记录率
监管逻辑: LIS/PACS系统推送危急值或阳性结果 -> 触发病历系统任务。
应用: 若患者有“血钾 2.5mmol/L”的危急值记录,系统会检查当天的病程记录中是否有“低钾”、“补钾”等描述。若无,视为**“危急值处理记录缺失”**。
📉 核心指标三:病案首页逻辑缺陷率
监管逻辑: 校验“主要诊断”与“主要手术”、“病理结果”、“转归情况”的逻辑一致性。
例如: 出院诊断为“急性阑尾炎”,但无“阑尾切除术”记录,且转归为“治愈”,系统将标记为逻辑错误(可能漏填手术或诊断错误)。
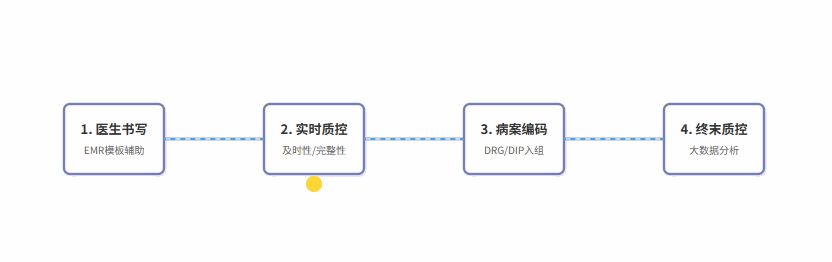
🔄 SVG 流程动画:病历质量的智能管理闭环
下图展示了在信息化时代,一份病历从书写到质控的智能管理流程:
’ fill=‘%23FFFFFF’><rect x=‘249’ y=‘126’ width=‘1’ height='1’%3E%3C/rect%3E%3C/g%3E%3C/g%3E%3C/svg%3E)
缺陷反馈与改进
四、 结语
病历书写和管理,不仅是医疗行为的“说明书”,更是医生执业的**“护身符”**。在信息化和DRG/DIP支付改革的时代背景下,一份高质量的病历,能让患者安心,让医生放心,让医院管理更有效。
请记住:病历无小事,细节定成败。