深夜聊聊“SI人”的事:这4个指标,不仅是数据,更是我们作为医者的良心底线
现在是晚上十点半。我也刚把手头那份《季度医疗质量分析报告》合上。
如果是以前当临床医生的时候,这个点我可能刚下手术台,或者正在写病历。现在坐在质管办这个位置上,不用值夜班了,但心却悬得更高了。
很多人觉得质管办就是天天催着大家交报表、扣绩效的“锦衣卫”。其实只有咱们自己人知道,我们更像是那个站在悬崖边上的“守夜人”。
今天不想聊什么宏大的TQM(全面质量管理)或者复杂的PDCA。我想和大家聊聊四个最“重”的指标——因为它们背后,都是一条条鲜活的生命。
住院总死亡率、新生儿患者住院死亡率、手术患者住院死亡率、DRG低风险组病例死亡率。
看着这些冰冷的百分比,我常常问自己:这些数字的波动,到底是单纯的概率,还是我们管理上的“瑞士奶酪”被击穿了?
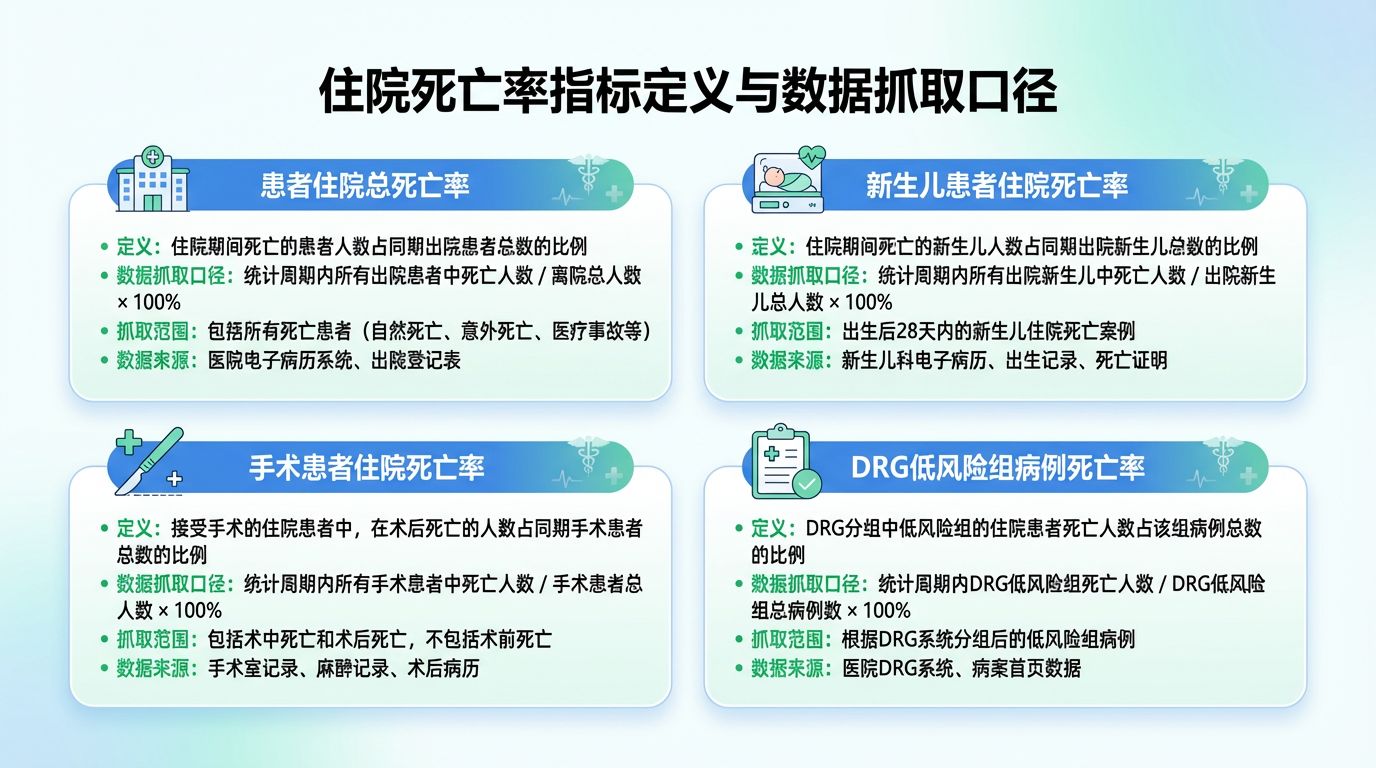 ## 一、住院总死亡率:别被“平均数”骗了
## 一、住院总死亡率:别被“平均数”骗了
先说最宏观的这个:住院总死亡率。
每个月科主任例会,PPT第一页往往就是它。如果数字降了,大家松口气;如果升了,科主任们就开始紧张。
但作为质量管理者,你我心里都要有数:这个指标,有时候是会骗人的。
有些医院为了降低这个数据,把危重病人往上级医院转,甚至劝退临终患者出院。数据是好看了,但这叫医疗质量吗?这叫推卸责任。
我看这个指标,从来不看那个孤零零的总数。我会把分子拆开看:
-
这死去的患者里,有多少是抢救无效?
-
有多少是放弃治疗自动出院后算进去的?
-
最关键的是,有没有“非预期死亡”?
我们要做的是把“不可避免的死亡”和“由于医疗过失导致的死亡”剥离开来。如果咱们连这个都分不清,那所谓的质量改进就是一句空话。
二、新生儿与手术死亡率:系统的试金石
如果说总死亡率是大盘,那新生儿住院死亡率和手术患者住院死亡率就是医院技术能力的“硬通货”。
特别是新生儿。一个孩子的离去,对一个家庭是毁灭性的打击。这个指标不仅仅考量儿科或新生儿科,它考量的是产儿科协作(MDT)的能力。
我在查阅《广东省三级医院评审标准(2025年版)实施细则(征求意见稿)》时,特别留意到对于危重孕产妇和新生儿救治中心的建设要求。为什么国家这么重视?因为新生儿死亡,往往不是单一环节出错,而是产前评估、术中复苏、转运流程这一整条链条断了。
至于手术患者住院死亡率,这就是外科的底裤。麻醉意外?术后并发症?还是手术本身做得烂?
这里我要提一个工具:FMEA(失效模式与效应分析)。别等病人死在手术台上了再来开讨论会。我们要提前看,哪个环节风险系数最高?是术前评估不足?还是术后监护不到位?
如果你发现你们医院的手术死亡率在爬升,别急着骂外科医生。去看看麻醉复苏室的护士配比够不够,去看看ICU的床位周转是不是卡住了。质量管理,看的是森林,不仅仅是那棵倒下的树。
三、DRG低风险组病例死亡率:绝对的“红线”
如果说前三个指标还带有疾病自然转归的不可抗力,那么DRG低风险组病例死亡率,就是我绝对无法容忍的“红线”。
什么叫低风险组?通俗点说,就是**“这个病本来不该死人”**。比如一个简单的阑尾炎,一个单纯的白内障,或者一个足月顺产。
如果这类病人死了,99%是发生了严重的医疗质量安全不良事件。
“低风险死亡,是管理的耻辱。”这话不好听,但很真实。
每当系统里跳出这样一个红灯,我的第一反应不是看病历,而是直接启动RCA(根本原因分析)。
通常查下去,你会发现令人背脊发凉的真相:
-
也许是那一支该打的抗生素晚了2小时;
-
也许是实习医生没看懂那张心电图;
-
也许是交接班时那一句没说完的嘱托。
根据我们医院的《不良事件管理工作实施方案》,这类死亡必须倒查。这不仅仅是DRG支付亏损的问题,这是把患者对我们的信任踩在脚底下。
对于这个指标,我的态度非常明确:零容忍。 不是说绝对不能发生,而是发生一例,必须扒层皮,彻底整改,绝不放过任何一个模糊的细节。
四、写在最后:别做冷血的“表哥表姐”
我知道,看这篇文章的很多同行,每天都被各种报表淹没。国家公立医院绩效考核(国考)、等级评审、医保飞行检查…
我们很容易在数据的海洋里麻木,变成只会做Excel的“表哥表姐”。
但请记住,我们统计的每一个“1”,背后都是一个家庭的破碎,都是一声哭喊,都是一次无法挽回的告别。
数据驱动决策,不是让我们对着电脑玩数字游戏,而是要通过这些数据的波动,听到一线炮火的声音,看到那些潜在的深渊。
下次,当你看到“低风险组死亡率”不再是0的时候,请务必停下手里的咖啡,哪怕已经深夜,也要去弄清楚——
为什么?
因为那是我们作为医疗质量管理者,最后的良心。
白衣狼的思考:
如果你也在为这些核心指标的抓取、清洗和分析头疼,
或者在RCA分析中感到无从下手,
欢迎留言讨论。
让我们一起,用专业守住生命的防线。
附:四个死亡类指标抓取规则:
’ fill=‘%23FFFFFF’><rect x=‘249’ y=‘126’ width=‘1’ height='1’%3E%3C/rect%3E%3C/g%3E%3C/g%3E%3C/svg%3E)
一、手术患者住院死亡率
计算公式:
手术患者住院死亡人数\同期手术患者出院人次 * 100%
1. 分子抓取规则(谁算死?)
-
数据来源:
病案首页。
-
筛选条件:
-
病案首页“离院方式”代码为 5(死亡)。
-
该患者在住院期间进行了手术或介入治疗。
2. 分母抓取规则(谁算手术患者?)
-
核心定义:
不是所有在手术室做的操作都算。必须符合**《国家临床版3.0手术操作编码(ICD-9-CM3) 2025修订版》**。
-
类别限定:
手术类别必须标识为**“手术”或“介入治疗”**。
-
去重规则:
同一次住院期间,如果患者做了多次手术,分母只计为 1人次 [cite: 490]。
白衣狼敲黑板:
特别注意!很多医院的系统在抓取分母时,会把“诊断性操作”(如单纯的胃镜检查、膀胱镜检查)误算作手术,导致分母变大,死亡率被稀释(虽然数据好看了,但是是假的)。
2025版细则特别强调了ICD-9-CM-3的版本,请务必核对你们HIS系统里的字典库是否更新到了2025修订版!
二、新生儿患者住院死亡率
计算公式:
新生儿住院死亡人数\同期新生儿出院患者总人次 * 100%
1. 分子抓取规则
-
年龄界定:
入院时年龄 ≤ 28天。
-
离院方式:
病案首页“离院方式”代码为 5(死亡)。
2. 分母抓取规则
-
统计范围:
同期办理出院的所有新生儿(年龄≤28天)总人次 。
白衣狼敲黑板:
这里有个大坑:“放弃治疗自动出院”。如果新生儿家属因为病情危重放弃治疗,办理了自动出院(离院方式为4),在离院后不久死亡,这在病案首页上通常不计入“院内死亡”。
但在实际质控中,如果是因为“不可避免的死亡”而自动出院,DRG分组可能会将其归入“恶性肿瘤或死亡风险高”的组别。做数据分析时,建议把“医嘱离院(死亡)”和“非医嘱离院(濒死)”分开监控,做到心中有数。
三、住院患者总死亡率
计算公式:
住院患者死亡人数\同期出院患者总人次 * 100%
1. 抓取规则
-
分子:
病案首页“离院方式” = 5(死亡)。
-
分母:
同期所有出院患者(包括治愈、好转、未愈、死亡及正常分娩等)。
2. 包含与排除
-
包含:
所有住院科室的死亡数据。
-
不包含:
急诊留观死亡(除非办理了住院手续)、门诊死亡。
四、DRG低风险组病例死亡率
计算公式:
低风险组内死亡病例数\低风险组内出院病例总数 * 100%
1. 什么是“低风险组”?
-
定义:
通常指产生死亡概率极低(例如 < 0.01% 或 < 0.1%)的DRG病组。具体的组别清单取决于你们当地医保局或卫健委使用的DRG分组器版本(如CN-DRG, CHS-DRG等)。
-
常见例子:
足月顺产、单纯性阑尾炎切除术、白内障手术等。
2. 抓取逻辑
-
第一步(分组):
将全院出院病例通过DRG分组器进行分组。
-
第二步(筛选):
筛选出落入“低风险组”列表的病例。
-
第三步(统计):
在这些病例中,统计“离院方式”= 5(死亡)的数量。
白衣狼敲黑板:
这个指标是“红线指标”!
如果这个指标 > 0,大概率意味着发生了严重的医疗安全不良事件(除非是病案首页编码错误导致的分组错误)。
常见的“假阳性”原因: 主要诊断选择错误(把并发症当成了主诊),或者漏填了重要的合并症/并发症(MCC/CC),导致本该分入“高风险组”的危重病人被误分到了“低风险组”。
**对策:**一旦发现低风险组死亡,质管办必须逐例核查病案首页填报质量!
*数据来源参考:《广东省三级医院评审标准(2025年版)实施细则(征求意见稿)》及《医疗质量管理与控制指标汇编7.0版》。具体执行请以当地最新发文为准。