那个在急诊室犹豫签字的家属,和“注水”的脑梗再灌注率(附提升策略与信息化采集流程)
夜里两点,急诊科老张给我发微信,就一张图:几个空荡荡的溶栓药瓶子,配文是“又一个把脑细胞从死神手里抢回来的,痛快”。
我没回,但我知道他那股子“痛快”背后是什么。
那是作为医生最纯粹的时刻——你跑赢了时间。
但作为质管办主任,第二天坐在办公室看着这一周的**“急性脑梗死再灌注治疗率”**报表时,我痛快不起来。
数据很漂亮,达标率90%以上。但我知道,这数据像注了水的猪肉,看着沉甸甸,一挤全是泡沫。
今天,咱们不谈空洞的评审条款,我想和大家聊聊这个关乎生死的指标,以及这背后的“人心”与“人性”。
01
“时间就是大脑”,但时间都去哪儿了?
在质量管理的课件里,我们无数次引用那句经典名言:“Time is Brain”。每延误一分钟,190万个神经元死亡。
但在现实的急诊室里,时间不是按分钟流逝的,是按“流程”流逝的。
我们来看看《医疗质量管理与控制指标汇编7.0版》里对**“急性脑梗死再灌注治疗率”**的定义。
分子是接受静脉溶栓或取栓治疗的患者数;分母是同期发病在时间窗内(溶栓4.5h,取栓24h)适合治疗的患者总数。
公式很简单,但现实很骨感。
我曾追踪过一个真实的DNT(进门到溶栓时间)超标案例。
患者进门,挂号排队——浪费5分钟;
医生看诊,开CT单,家属去缴费窗口排队——浪费10分钟;
去做CT,等电梯,等结果——浪费20分钟;
确定是脑梗,医生建议溶栓。重点来了。
家属握着笔,手在抖:“医生,这药打了会不会脑出血?会有后遗症吗?我得给我大哥打个电话商量一下……”
医生看着墙上的挂钟,心里在骂娘,嘴上还得耐心地做知情同意。
这一犹豫,半小时过去了。
最后,虽然溶上了,但效果大打折扣。
我们在做RCA(根本原因分析)时,很多科主任喜欢把原因归结为“家属依从性差”。
这理由太好用了,既显得我们尽力了,又把责任推得干干净净。
但真的是这样吗?
02
别把“防御性医疗”当成质量管理的借口
作为曾经的临床医生,我太理解那种恐惧了。
溶栓是有风险的。万一颅内出血了呢?万一溶完病人没醒过来呢?
现在的医患关系,让很多年轻医生学会了“明哲保身”。
在很多医院,只要家属流露出一丝犹豫,或者患者有一点点边缘禁忌症,医生可能就会下意识地“劝退”,或者在病历上把分母做掉——“该患者存在XX禁忌症,不纳入统计”。
这就是为什么我们的报表数据总是那么好看。
我们通过筛选分母,制造了一个完美的“虚假繁荣”。
但兄弟们,质量管理不是为了做给评审专家看的,甚至不是为了应付我这个质管办主任的。
那是为了让那个躺在平车上的老头,能站着走出医院,而不是瘫痪在床,拖垮一个家庭。
如果我们为了规避风险,为了指标好看,而放弃了那些处于“灰色地带”但仍有一线生机的病人,那我们手里的柳叶刀,是不是太冷了一些?
03
打破科室的墙,才是真正的“绿色通道”
最近广东省正在征求《三级医院评审标准(2025年版)实施细则》的意见,里面对“十大中心”的建设要求越来越细。
很多医院的卒中中心,所谓的“绿色通道”,其实就是地上贴了几条绿色的胶带。
真正的绿色通道,是流程的重构。
前段时间我去一家标杆医院参观,深受震撼。
他们的脑梗病人,先诊疗后付费(解决了缴费排队);
急诊医生、神经内科医生、影像科医生在CT室门口汇合(解决了会诊等待);
甚至在CT床上,只要排除出血,直接就在那儿推rt-PA(解决了转运时间)。
这叫什么?这在管理学上叫**“并联流程”替代“串联流程”,叫“精益管理”**中的消除浪费。
这就是为什么我最近一直在推临床路径(Clinical Pathway)和单病种质量管理。
我看过咱们医院刚发的《临床路径实施方案》,这不是要束缚大家的手脚,而是要把那些“不确定性”变成“确定性”。
让年轻医生知道,这时候该做什么,不用犹豫;
让护士知道,这时候该备什么药,不用等医嘱。
制度的本质,是给善良和专业穿上铠甲。
当我们有一套完善的、基于循证医学的SOP(标准作业程序)时,医生在面对家属质疑时,底气会更足:“这是国家标准,这是救命的最优解。”
04
给管理者的一点真心话
作为质管办主任,我也在反思。
如果我们只考核“溶栓率”这个结果指标,而不去考核“DNT时间”、“CT室周转率”这些过程指标,那下面的人只会想办法修饰数据。
数据驱动决策,前提是数据得是真的。
我哪怕看到一个真实的、只有30%的再灌注率,也不想看到一个虚假的95%。
因为那个真实的30%背后,是我们还能救回来的70%的生命;而那个虚假的95%,是掩耳盗铃的墓志铭。
所以,下次开质量分析会,别再跟我说“家属不同意”了。
我想听的是:
“主任,我们的谈话技巧是不是可以改进?”
“我们的溶栓同意书是不是太长太晦涩了,能不能改成图文版?”
“我们能不能联合社区做科普,让老百姓知道什么是中风120?”
这才是一个专业医务人员该有的样子。
写在最后
医疗质量管理,听起来很枯燥,全是PDCA、鱼骨图、控制图。
但剥开这些冷冰冰的工具外衣,里面包裹着的,是一颗颗滚烫的仁心。
我们死磕每一个小数点,因为那个小数点的背后,是某个人的父亲,某个人的母亲,或者是未来的我们自己。
哪怕只有万分之一的希望,也要尽百分之百的努力。
这句话不应只是挂在墙上的口号,它应该融化在每一次DNT的读秒声中。
我是白衣狼,一个还在死磕流程的医院质管人。
如果你也想在这个充满了不确定性的医疗环境里,寻找一点确定的力量,欢迎关注我。我们下期见。
(本文部分数据参考自《医疗质量管理与控制指标汇编7.0版》及广东省相关评审细则,仅作同行交流)
[关注“白衣狼” | 懂质量,更有温度]
点赞、在看、转发,让更多人跑赢时间。
💡 白衣狼的私房Note(给同行的你):
-
关于指标监测: 别光看HIS导出来的数。去急诊科蹲两个晚上,拿着秒表跟两个病人,你会发现真正的瓶颈往往在那些不起眼的角落(比如电梯太慢、担架推不动、甚至是医生找不到电脑密码)。
-
关于单病种上报: 咱们医院最近修订了《单病种质量管理工作实施方案》,把脑梗死作为重点。记住,上报不是为了填空,是为了复盘。每一个未溶栓的理由,都是改进的机会。
-
关于安全与效率: 永远不要为了追求DNT而忽视禁忌症筛查。安全是底线,速度是生命线。 二者不可偏废。
(以上内容基于真实管理逻辑撰写,如有雷同,那是我们都在同一个战壕里挣扎过。)
多维协同,精准提速——我院提升急性脑梗死再灌注治疗率的实践与探索
一、 流程重塑:打造“零等待”绿色通道
这是提升治疗率的最基础环节,核心在于缩短 DNT (Door-to-Needle Time) 和 DPT (Door-to-Puncture Time)。
-
院前院内无缝衔接:
-
手拉手交接: 与120急救中心建立联动机制,实施“预警前移”。救护车上完成信息采集,患者未到,信息先到,急诊团队提前到门口等候。
-
一键启动: 疑似卒中患者到院后,分诊护士通过手环或系统一键启动“卒中绿道”,自动触发神经内科、CT室、检验科多方响应。
-
空间布局与流程优化:
-
先诊疗后付费: 对绿道患者实行“先救治、后付费”模式,避免因挂号、缴费导致的时间延误。
-
溶栓地点前移: 推行“CT室溶栓”模式。在排除出血后,直接在CT室进行静脉溶栓,省去患者往返急诊抢救室的时间。
-
绕行机制(Bypass): 对大血管闭塞疑似患者,实行“绕行急诊,直达导管室”策略。
二、 技术支撑:多学科协作(MDT)与全天候响应
重点在于解决“能不能治”和“敢不敢治”的问题。
-
MDT 团队实体化: 整合急诊科、神经内科、神经外科、介入科、影像科、检验科,组建 24小时×7天 待命的卒中救治突击队。
-
影像评估提速: 引入人工智能(AI)影像辅助诊断软件(如 Rapid、BrainNow 等),在 3-5 分钟内自动计算核心梗死区和缺血半暗带(Mismatch),为超窗期(>4.5小时或醒后卒中)患者争取治疗机会,扩大再灌注治疗的适应征人群。
-
介入能力提升: 具备全天候开展急诊取栓手术的能力,且能够开展桥接治疗(静脉溶栓+机械取栓)。
三、 质量管理:数据驱动的持续改进(PDCA)
重点在于通过管理手段倒逼流程优化。
-
个案追踪与复盘:
-
建立“每一个病例都是教材”的理念。对所有 DNT 超时(如 >60分钟)或未行再灌注治疗的适宜患者进行逐一复盘,寻找断点和堵点。
-
关键指标考核:
-
将 DNT 中位数、再灌注治疗率纳入科室绩效考核 KPI。
-
建立“时间节点表”,精确记录“进大门时间”、“CT完成时间”、“化验出结果时间”、“给药时间”,哪个环节慢了,责任落实到具体岗位。
-
信息化质控大屏: 利用医院信息系统(HIS)建立卒中数据驾驶舱,实时监控卒中绿道运行情况。
四、 意识提升:全院识别与健康宣教
重点在于解决“漏诊”和“患者家属犹豫”的问题。
-
全院“一张网”: 不仅急诊科,对门诊、住院部其他科室(如心内科、内分泌科)医护人员进行培训,一旦发现院内发作卒中,立即启动绿道。
-
缩短知情同意时间: 制定标准化的、通俗易懂的《溶栓/取栓谈话模板》,并通过视频、图片辅助解释,帮助家属快速理解风险与获益,减少决策犹豫时间。
-
区域宣教: 深入社区进行“中风120”或“BE FAST”识别法宣教,提高民众早送医的意识。
’ fill=‘%23FFFFFF’><rect x=‘249’ y=‘126’ width=‘1’ height='1’%3E%3C/rect%3E%3C/g%3E%3C/g%3E%3C/svg%3E)
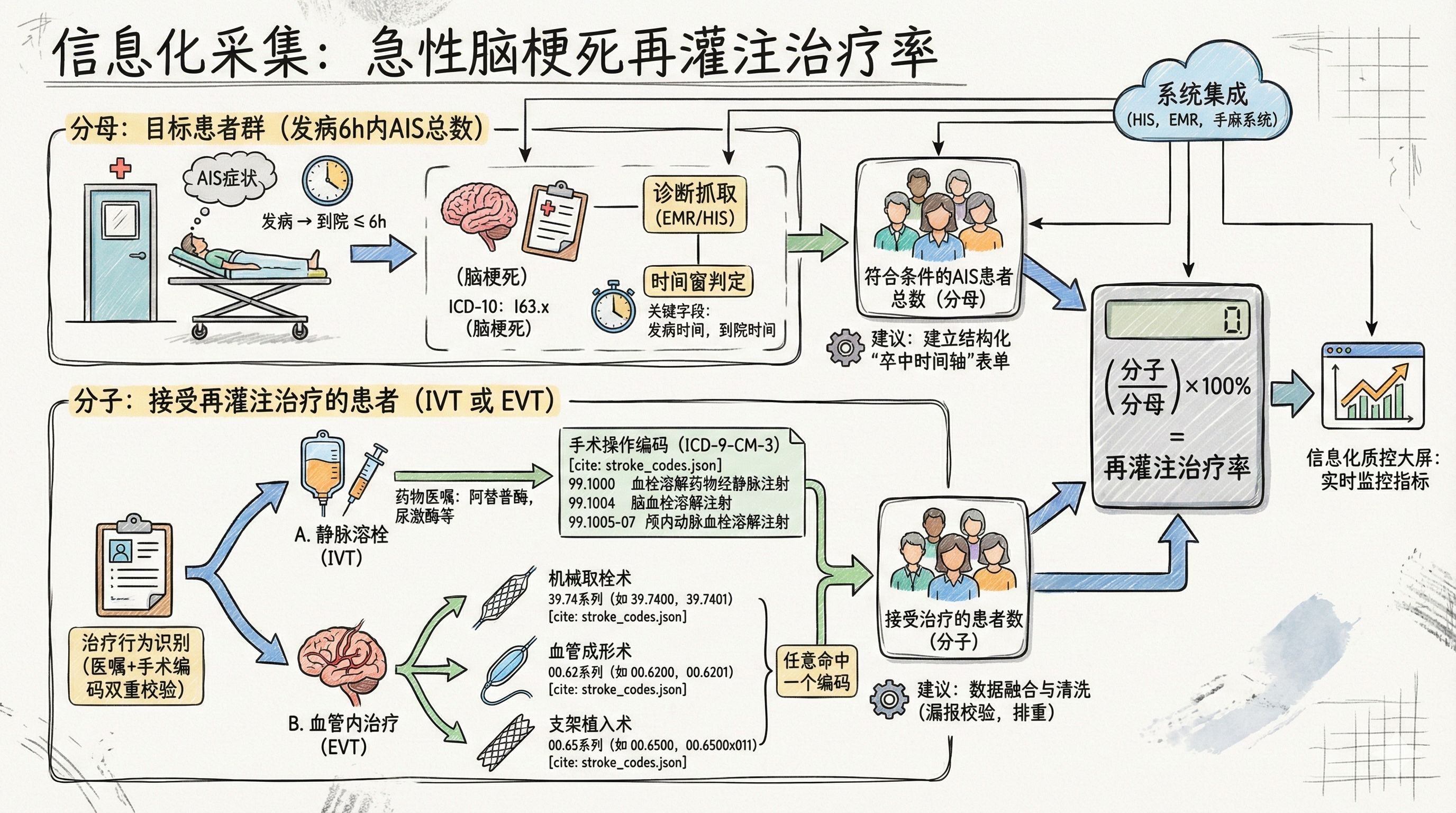
要实现“急性脑梗死再灌注治疗率”这一指标的自动化、信息化采集,核心在于打通HIS(医院信息系统)、EMR(电子病历)和手麻系统(手术麻醉系统)的数据壁垒,并建立准确的**入组(分母)与达标(分子)**判断逻辑。
以下是具体的信息化采集实施方案:
一、 数据采集逻辑架构
这一指标的计算公式为:
再灌注治疗率 = 发病6h内接受静脉溶栓或血管内治疗的AIS患者数\发病6h内到院的AIS患者总数 * 100%
1. 分母采集:锁定目标患者群
目标: 识别“发病6小时内的急性脑梗死(AIS)患者”。
-
疾病诊断抓取(ICD-10):
-
数据源: 电子病历首页或门急诊诊断系统。
-
筛选条件: 主要诊断编码为
I63.x(脑梗死) 的患者。 -
时间窗判定(核心难点):
-
数据源: 卒中中心绿道系统、急诊分诊记录或病历结构化字段。
-
字段抓取: 需提取
发病时间(Onset Time) 和到院时间(Door Time)。 -
判定逻辑:
{到院时间} - {发病时间} ≤ 6 {小时}。
-
注:若HIS中无结构化的“发病时间”,通常需通过自然语言处理(NLP)解析入院记录中的“主诉”字段(如“突发言语不清3小时”),或强制医生在填写卒中病案卡时录入该时间。
2. 分子采集:识别治疗行为
目标: 识别是否进行了“静脉溶栓”或“血管内治疗”。需采用“药物医嘱 + 手术编码”的双重校验机制。
A. 静脉溶栓治疗 (IVT)
-
途径一:收费/医嘱系统(最灵敏)
-
抓取药品名称:
阿替普酶(Alteplase)、替奈普酶(Tenecteplase)、尿激酶(Urokinase)。 -
逻辑:在急诊或入院后特定时间窗(如入院4.5小时内)下达该医嘱并执行。
-
途径二:手术/操作编码(最规范)
-
99.1000(血栓溶解药物经静脉注射) -
99.1004(脑血栓溶解注射) -
99.1005(颅内动脉血栓溶解注射) -
99.1006(脑血栓溶解注射) -
99.1007(颅内动脉血栓溶解注射) -
根据您提供的标准库,抓取以下ICD-9-CM-3编码:
B. 血管内治疗 (EVT)
主要通过手麻系统或病案首页的手术操作编码进行抓取。根据您提供的文件,需命中以下任意一组编码即可判定为分子:
-
机械取栓术:
-
抓取
39.74组别的相关编码,包括39.7400(头和颈部血管内血栓切除术)、39.7400x001(经皮颅内血管取栓术) 至39.7402(颈动脉内血栓切除术) 等全系列代码。 -
血管成形术 (球囊扩张):
-
抓取
00.62组别的相关编码,包括00.6200(颅内血管经皮血管成形术) 以及针对大脑中动脉00.6200x005、大脑前动脉00.6200x006等特定血管的球囊扩张术代码。 -
支架植入术:
-
抓取
00.65组别的相关编码,包括00.6500(颅内血管支架经皮置入)、00.6500x008(经皮颅内动脉支架置入术) 以及00.6500x010(抽吸装置置入) 等代码。
二、 信息化实施的三个关键建议
-
建立“卒中时间轴”结构化表单
不要依赖医生手写病历来计算时间。在急诊医生工作站嵌入“卒中绿道”模块,强制结构化录入关键时间点:发病时间、到院时间、CT完成时间、溶栓给药时间 (DNT)、穿刺时间 (DPT)。这是计算准确分母的唯一途径。
-
多源数据融合与清洗
-
漏报校验: 系统应每日自动比对。例如,药房发出了“阿替普酶”,但病案首页未填写
99.1000编码,系统应提示质控员补填编码,避免分子遗漏导致指标偏低。 -
排重逻辑: 同一患者可能先做静脉溶栓(桥接)后续做机械取栓。在统计“再灌注治疗率”时,该患者只能算作“1”个分子,不能重复计算。
-
编码映射字典维护
您提供的 JSON 文件是 手术操作分类代码国家临床版3.0。医院实际HIS中可能使用“医保版”或其他版本代码。
- IT任务: 需要在后台建立一张映射表,将医生习惯选择的本地代码映射到上述国家版3.0代码上,确保抓取无误。
三、 总结图表:数据抓取规则
| 指标构成 | 关键数据项 | 推荐数据来源 | 识别逻辑/代码特征 |
|---|---|---|---|
| 分母 | 目标人群 | 病案/急诊系统 | 诊断=I63.x 且 (到院时间-发病时间 ≤ 6h) |
| 分子 | 静脉溶栓 | 医嘱/病案 | 药品包含"阿替普酶/尿激酶" OR 操作码包含 99.10 系列 |
| 分子 | 机械取栓 | 手麻/病案 | 操作码包含 39.74 系列 (如 39.7400, 39.7401 等) |
| 分子 | 血管成形 | 手麻/病案 | 操作码包含 00.62 系列 (如 00.6200, 00.6201 等) |
| 分子 | 支架植入 | 手麻/病案 | 操作码包含 00.65 系列 (如 00.6500, 00.6500x011 等) |